تطور الرحم
يتطلب تطور الجهاز التناسلي للإناث عملية تفصيلية.في الإناث ، تنقسم الأعضاء التناسلية إلى ثلاث مجموعات رئيسية: الغدد التناسلية ، والقنوات الإنجابية ، والأعضاء التناسلية الخارجية.يستمد الجهاز التناسلي للإناث من أربعة أصول: الأديم المتوسط ، والخلايا الجرثومية البدائية ، والظهارة coelomic ، و mesenchyme.يتشكل الرحم خلال التوليد العضوي Mullerian مصحوبًا بتطوير الثلث العلوي من المهبل ، عنق الرحم ، وكلا الأنابيب Fallopian.توفر معرفة علم الأجنة في الجهاز التناسلي للإناث نظرة ثاقبة على الأمراض الخلقية المرتبطة بهذه الأعضاء.الهدف من هذا النشاط هو مراجعة علم الأجنة الرحم وأهميته السريرية.
حتى الأسبوع الخامس والسادس من حياة الجنين ، يظل الجهاز التناسلي غير مبال.يوجد زوجان من القنوات التناسلية في هذا الوقت: القناة المتوسطة (قناة Wolffian) و ParamesOnephric (قناة Mullerian).في الإناث ، عدم وجود هرمون معادي للموليري (AMH) وظروف الجينات SRY ، تراجع قناة Wolff ومزيد من التمايز للقنوات Mullerian.الثلث العلوي من المهبل ، عنق الرحم ، كل من أنابيب فالوب ، والرحم مستمدة من القنوات paramesonephric. [3]خلال الأسبوع السابع ، تنشأ قناة ParamesOnephric المقترنة من التغلبات البؤرية للظهارة المشتركة التي توجد في القطب العلوي من كل ميسونيفروس ، بعد ذلك بفترة قصيرة تنمو القنوات المولرية التيلية وجانبيًا إلى التلال البولية.
في الأسبوع الثامن ، يحدث اندماج عمودي من قناة ParamesOnephric.تعطي الطرف القحفي المنشق الأصل للأجزاء اليمنى واليسرى من ما سيصبح في نهاية المطاف الرحم.يحتوي هذا الهيكل على الأديم المتوسط الذي سيشكل بطانة الرحم والميوميتريوم.ستتطور الأطراف القحفية غير المستخدمة للقنوات المولري إلى أنابيب فالوب ، وهو الجزء fimbrial من أنابيب فالوب مستمدة من طرف هذا الهيكل الذي يظل مفتوحًا ويحصل على شكل قمع.ستشكل الطرف الذيلية من القنوات المنصهرة الثلث العلوي من المهبل. [5]في هذه المرحلة ، يوجد حاجز خط الوسط على طول هذه الهياكل ، وداخل تجويف الرحم ، عادةً ما يعيد هذا الحاجز امتصاصًا تمامًا حوالي 20 أسبوعًا ، ولكنه يمكن أن يستمر وينتج رحمًا في السبت. [3]فيما يتعلق بأربطة الرحم ، يتطور كل من الرباط الدائري والرباط المبيض من gubernaculum ، ويتم ربط الأنسجة الوسيطة غير المتمايزة بالمبيض في الجنين الأنثوي.يجب أن تعلق الرباط المستدير على كل من المبيض والرحم ليكون المبيض في مكانه. [6]بحلول نهاية تطوير الرحم في الثلث الأول من الحمل والهياكل الأخرى المستمدة من القنوات Mullerian.
خلال الأسابيع العشرة الأولى ، يكون للجنين البشري القدرة على أن يصبح إما أنثى أو ذكر.يعتمد النمط الظاهري النهائي على المعلومات الوراثية التي تؤثر على التمايز في الهياكل الجنينية.سوف يتطور الجنين الأنثوي كلاسيكيًا إذا كان هناك وجود نماذج وراثية XX.لكي يتطور الجنين الذكري ، يجب أن يكون هناك وجود كروموسوم y يكرر بروتين SRY الذي يتيح الخصية ، والبكرات ، والتهدئة القناة ، والقناة القذف ، وتمايز الحويصلات المنوية وإفراز الهرمون المضاد للملل (AMH) من خلايا Sertoliوالتي سوف تمنع مزيد من التمايز من القنوات paramesonephric وتوضيح الانحدار.في الحالات التي لا تحدث فيها هذه الخاصية ، سيتطور الجنين الإناث غير الناضج ، أو الجنين بين الكمال.
الوظيفة الأساسية للرحم هي الإنجاب.العناصر الرئيسية لعلم وظائف الأعضاء الرحمية هي بطانة الرحم والميوميتريوم.يقبل الرحم البويضة بعد الإخصاب ، ويحمل ويوفر العناصر الغذائية والأكسجين للجنين وأثناء الولادة ، ويتقلص للتسبب في الولادة.الرحم هو عضو حساس للهرمونات: تمايز ، انتشار ، تقشير بطانة الرحم ، والانكماش أثناء الولادة يتم تنظيمه من خلال التفاعل بينه وبين ما تحت المهاد ، والغدة النخامية ، والمبيض.
تتشكل القنوات مولريان الثنائية خلال حياة الجنين البشري المبكرة.في الذكور ، يؤدي هرمون مكافحة مولريان (AMH) الذي يفرز من الخصيتين إلى انحدار القنوات.في الإناث ، تؤدي هذه القنوات إلى أنابيب فالوب والرحم.في البشر ، تدمج الأجزاء السفلية من القنائم لتشكيل رحم واحد ؛في حالات تشوهات الرحم ، قد يكون هذا الانصهار مضطربًا.ترجع التشكلات الرحمية المختلفة بين الثدييات إلى درجات متفاوتة من الانصهار من القنوات Müllerian.
الغياب الخلقي للرحم
يُطلق على الغياب الخلقي للرحم أيضًا أن يكون متلازمة Mayer-Rokitansky-Küster-Hauser (MRKH) اضطرابًا يؤثر بشكل أساسي على الجهاز التناسلي للإناث.تتسبب هذه الحالة في أن يكون المهبل والرحم متخلفًا أو غائبًا ، على الرغم من أن الأعضاء التناسلية الخارجية طبيعية.عادة ما لا يكون للأفراد المتأثرين فترات الحيض بسبب عدم وجود رحم.في كثير من الأحيان ، فإن أول علامة ملحوظة لمتلازمة MRKH هي أن الحيض لا يبدأ في سن 16 عامًا (انقطاع الطمث الأساسي).الأشخاص الذين يعانون من متلازمة MRKH لديهم نمط كروموسوم أنثى (46 ، xx) وعادة ما يعملون المبايض.لديهم أيضا تطور شعر الثدي والعانة الطبيعي.على الرغم من أن الأشخاص الذين يعانون من هذه الحالة عادة ما يكونون غير قادرين على حمل الحمل ، إلا أنهم قد يكونون قادرين على إنجاب الأطفال من خلال التكاثر بمساعدة.
عندما تتأثر الأعضاء الإنجابية فقط ، يتم تصنيف الحالة على أنها متلازمة MRKH من النوع 1. بعض الأفراد الذين يعانون من متلازمة MRKH لديهم أيضًا تشوهات في أجزاء أخرى من الجسم ؛في هذه الحالات ، يتم تصنيف الحالة على أنها متلازمة MRKH من النوع 2. في هذا الشكل من الحالة ، قد تتشكل الكلى أو وضعها بشكل غير طبيعي ، أو قد تفشل كلى واحدة في التطور (Agenesis الكلوي من جانب واحد).عادة ما يصاب الأفراد المتأثرين تشوهات الهيكل العظمي ، وخاصة العظام الشوكية (الفقرات).قد يكون للأشخاص الذين يعانون من متلازمة MRKH النوع 2 أيضًا فقدان السمع أو عيوب القلب.
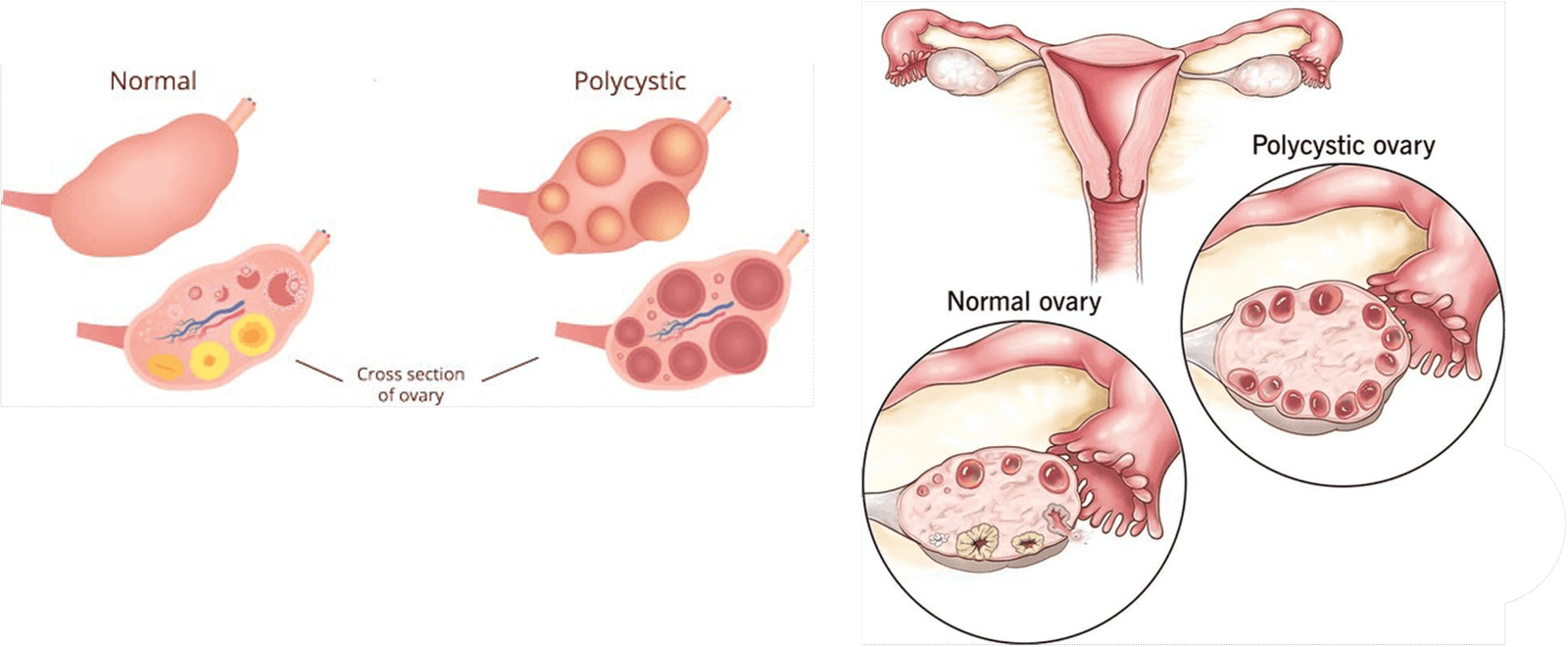
أسباب
سبب متلازمة MRKH غير معروف.تم تحديد التغييرات في العديد من الجينات التي تشارك في التنمية قبل الولادة في الأشخاص الذين يعانون من متلازمة MRKH.ومع ذلك ، فقد تم العثور على كل منها في عدد قليل من الأفراد المتضررين ، ومن غير الواضح ما إذا كانت هذه التغييرات تسبب متلازمة MRKH.يعمل الباحثون على تحديد كيفية أن تؤدي التغييرات الوراثية إلى مشاكل في تطوير الجهاز التناسلي للإناث.
تشوهات الإنجاب في متلازمة MRKH ناتجة عن تطور غير مكتمل للقناة Müllerian.يتطور هذا الهيكل في الجنين إلى الرحم والأنابيب الفالوب ، عنق الرحم ، والجزء العلوي من المهبل.سبب التطور غير الطبيعي لقناة مولريان في الأفراد المصابين غير معروف.في الأصل ، يشتبه الباحثون في أن متلازمة MRKH كانت ناتجة عن عوامل بيئية أثناء الحمل ، مثل الأدوية أو مرض الأم.ومع ذلك ، لم تحدد الدراسات اللاحقة ارتباطًا مع أي تعاطي محدد للأدوية أو مرض أو عامل آخر.يقترح الباحثون الآن أنه في تركيبة ، تسهم العوامل الوراثية والبيئية في تطوير متلازمة MRKH ، على الرغم من أن العوامل المحددة غالبًا ما تكون غير معروفة.
من غير الواضح أيضًا سبب وجود بعض الأفراد المتأثرين في أجزاء من الجسم بخلاف الجهاز التناسلي.تتطور بعض الأنسجة والأعضاء ، مثل الكلى ، من نفس الأنسجة الجنينية مثل قناة مولريان ، ويشتبه الباحثون في أن المشكلات أثناء التطور يمكن أن تؤثر على هذه الأعضاء أيضًا
تحدث معظم حالات متلازمة MRKH في الأشخاص الذين ليس لديهم تاريخ من الاضطراب في أسرهم.في كثير من الأحيان ، يتم تمرير متلازمة MRKH عبر الأجيال في العائلات.عادة ما يكون نمط الميراث غير واضح لأن علامات وأعراض الحالة تختلف بشكل متكرر بين الأفراد المصابين في نفس العائلة.ومع ذلك ، في بعض العائلات ، يبدو أن الحالة لها نمط مهيمن للميراث.الوراثة المهيمنة على السيارات تعني أن نسخة واحدة من الجين المتغير في كل خلية عادة ما تكون كافية للتسبب في الاضطراب ، على الرغم من أن الجين المعني عادة ما يكون غير معروف.

الشذوذ الرحمي موليريان
هياكل مولريان هي الهياكل الموجودة في الجنين الأنثوي التي تتطور في النهاية إلى أعضاء المرأة الإنجابية.تم تسمية هذه الهياكل على اسم عالم الفسيولوجيا الألماني يوهانس بيتروس مولر.
أثناء تطور الجنين النموذجي ، تندمجان شبيهان بالأنبوب يدعى قناة مولريان معًا لإنشاء الرحم وأنابيب فالوب وأغلبية المهبل.عندما لا يتطور أحد هذه الهياكل بالكامل ، يحدث تشوه الرحم أو المهبل ، ويشار إلى ذلك على أنه شذوذ مولري.يسمى الشذوذ الذي يؤثر على الرحم الشذوذ الرحم.
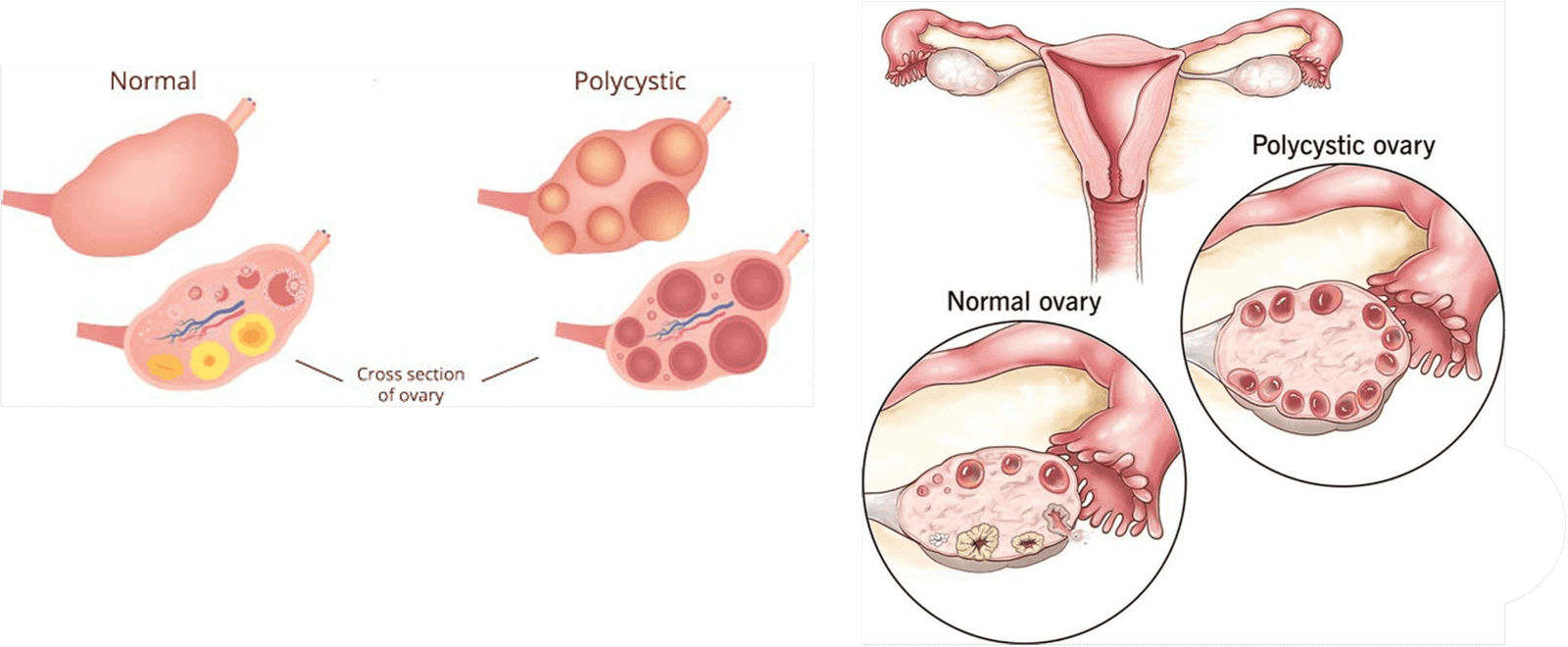
يتم تصنيف التشوهات المختلفة بناءً على جزء من الرحم أو المهبل الذي لا يتشكل بشكل صحيح ، يُعرف باسم:
· الرحم السفلي: الشكل الخارجي للرحم أمر طبيعي ، لكن التجويف مقسومًا بجدار إضافي من الأنسجة يسمى الحاجز ، الذي يمتد إلى أسفل التجويف.إذا قام الحاجز بتقسيم التجويف تمامًا ، يُعرف باسم رحم السبت.إذا كان يقسم جزئيًا التجويف ، يُعرف باسم الرحم الفرعي.
· الرحم bicornuate: الشكل الخارجي للرحم غير طبيعي مع وجود مسافة بادئة كبيرة في القاع (الجزء العلوي من الرحم) ، مما يؤدي إلى تقسيم التجويف العلوي إلى تجويف.هذا هو نتيجة للقنائم Müllerian فقط دمج جزئيا معا.
· Unicornuate Ruterus: نصف الرحم فقط يتطور ، وهو نتيجة لتطوير قناة Müllerian واحدة فقط.
· didelphys الرحم: يتم تكرار الرحم الكامل وعنق الرحم (يُطلق عليه أيضًا الرحم didelphic) ، والذي يخلق اثنين من الرحم واثنين من الرحم.لا يزال المريض لديه أنابيب فالوب القياسية واثنين من المبايض.هذا الشرط هو نتيجة لقنوات Müllerian التي تتطور ، ولكن لا تندمج معًا على الإطلاق.
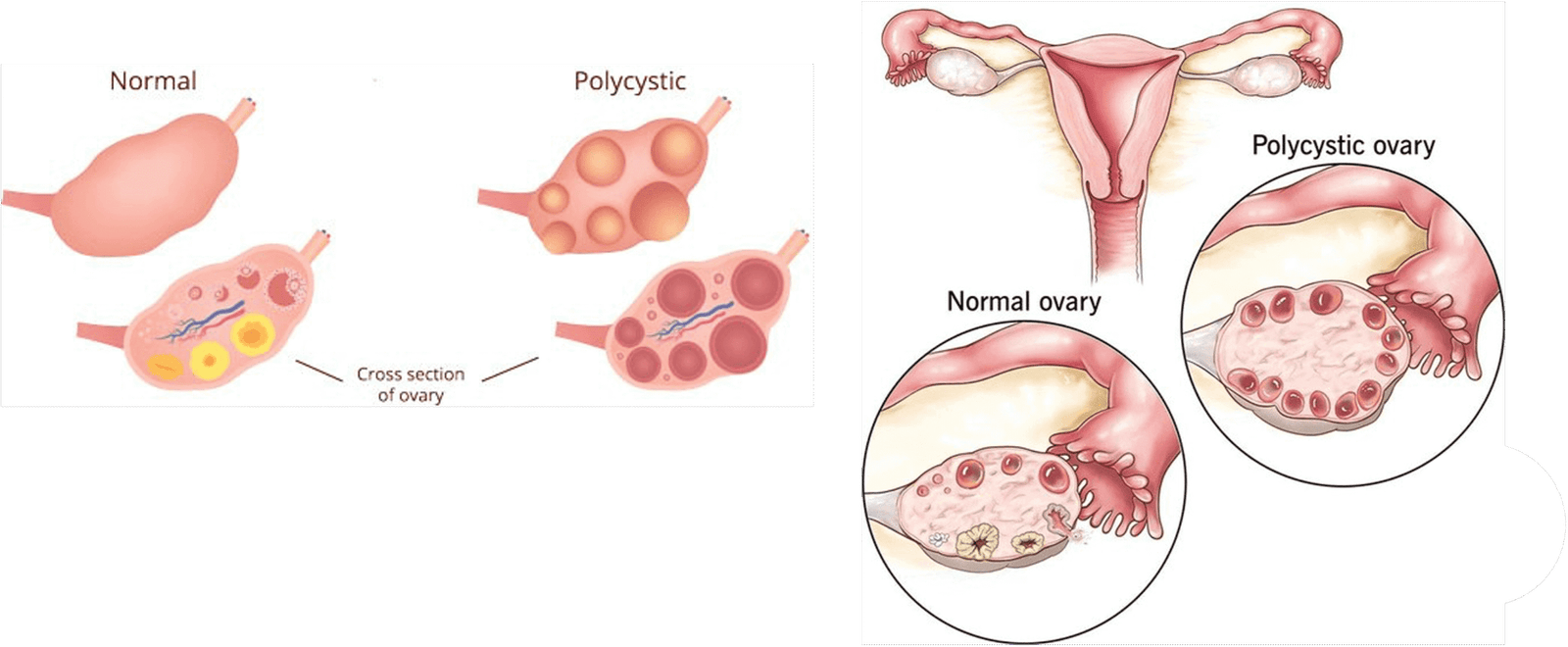
أسباب
لا يفهم الأطباء تمامًا سبب الحالات الشاذة Müllerian.وهي تعتبر متعددة العوامل ، مما يعني أنها على الأرجح بسبب عيوب في جينات متعددة ، مع بعض التأثير من العوامل في بيئتنا.تبدأ الأعضاء الإنجابية في التطور عندما تكون الأم حاملًا حوالي ستة أسابيع ، بينما يتطور الجنين المبكر داخل رحم الأم أو الرحم.
تبدأ الأعضاء الإنجابية في التطور عندما تبدأ القنائم المولريان في الهجرة نحو بعضها البعض والبدء في الاندماج في منتصف الجنين.عادةً ما تهاجر بعض الأنسجة لأعلى لتشكيل الرحم والأنابيب الفالوب ، وتهاجر الأنسجة المتبقية لأسفل لتشكيل المهبل.قد يؤدي أي اضطراب في هذه العملية إلى تشوه الرحم أو المهبل أو كليهما ، مما يؤدي إلى شذوذ مولريان.
أعراض
في كثير من الأحيان ، لا يعاني المريض من أي أعراض ، خاصة إذا كانت الرحم والمهبل براءة اختراع ، مما يعني أنه لا يوجد انسداد في التدفق الطبيعي للدم الحيض.ومع ذلك ، إذا كان الحاجز (جدار إضافي من الأنسجة) موجودًا ويمنع تدفق الحيض ، يمكن للمرضى أن يكون لديهم أعراض من آلام البطن في غياب نزيف الحيض ، في عصر عندما نتوقع أن تكون الفتاة تعاني من فترة شهرية.
يمكن أن تسبب بعض الحالات الشاذة الرحمية ، بما في ذلك الرحم في spectate ، إجهاضًا متكررًا ، وبالتالي قد يكون الإجهاض هو أول إشارة إلى وجود مشكلة مع الرحم.أخيرًا ، قد لا يتم اكتشاف بعض التشوهات من الرحم ، بما في ذلك الرحم الحيوي ، والرحم التابع للثني ، و didelphys الرحمية ، حتى الحمل ، عندما تظهر الموجات فوق الصوتية الروتينية تشوهًا.يمكن أن تؤدي هذه الشروط أيضًا إلى تسليم طفل سابق لأوانه ، وفي هذه الحالة قد يكون الولادة المبكر هو العلامة الأولى لتشوه الرحم.
تشخبص
يستخدم الطبيب الموجات فوق الصوتية ثلاثية الأبعاد ، والتصوير الرنان المغناطيسي (MRI) أو كلاهما لالتقاط صور للحوض وتقييم حجم وشكل الرحم.يستخدم التصوير بالرنين المغناطيسي المغناطيس لإنتاج صور مفصلة لأعضاء هيكل وهياكل الجسم ، في حين تستخدم الموجات فوق الصوتية ثلاثية الأبعاد موجات صوتية لإنتاج صور للأعضاء الداخلية.بالنسبة للموجات فوق الصوتية ، ننقل مسبارًا على طول الجزء الخارجي من البطن أو الحوض لرؤية الصور الداخلية.بالنسبة للتصوير بالرنين المغناطيسي ، يحتاج المريض ببساطة إلى وضعه بينما يقوم الماكينة بمسح الجسم.
في الحالات التي يرتبط فيها شذوذ مولريان مع تشوهات الجهاز الهيكلي أو المسالك البولية ، يستخدم الطبيب أحيانًا الأشعة السينية والتصوير الإضافي للكلى لتشخيص مدى الشذوذ.يستخدم الأشعة السينية الإشعاع لإظهار صور للهياكل الصلبة داخل الجسم.
علاج
في كثير من الحالات ، يمكن ترك الحالة دون علاج ، على وجه الخصوص عندما لا تؤثر بشكل كبير على التكاثر.عادة ما يتم علاج الحالات الشاذة مولريان التي تمنع الحيض أو تسبب ألمًا كبيرًا جراحياً.يعتمد التدخل الجراحي على مدى المشكلة الفردية.

يمكن تصحيح الحالات الشاذة مولريان التي تؤثر على الخصوبة مثل الرحم المبتسم (الرحم المقسم) ، وبالتالي تحسين فرص الحمل الناجح.يجب على النساء اللائي يعانين من الشذوذ الإنجابي الخلقي لم يتمكنن من تحقيق الحمل في غضون ستة أشهر من المحاولة ، يجب أن يرى أخصائي خصوبة ماهر في الجراحة الإنجابية.يمكن لجراحة إصلاح العيب ، والقضاء على عدم الراحة أثناء الحيض أو العلاقات الجنسية وتحسين نتائج الخصوبة والحمل.
RVF الرحم
يعني الرحم الذي تم رده أن الرحم يميل أو يميل إلى الخلف بحيث ينحني باتجاه العمود الفقري بدلاً من الأمام نحو البطن.الرحم هو العضو الذي ينمو فيه الطفل أثناء الحمل.يتشكل مثل الكمثرى الصعودية ويجلس في الحوض بين المثانة والمستقيم.يختلف وضعه الدقيق في الحوض بين الناس ويمكن أن يتغير ، خاصة أثناء الحمل
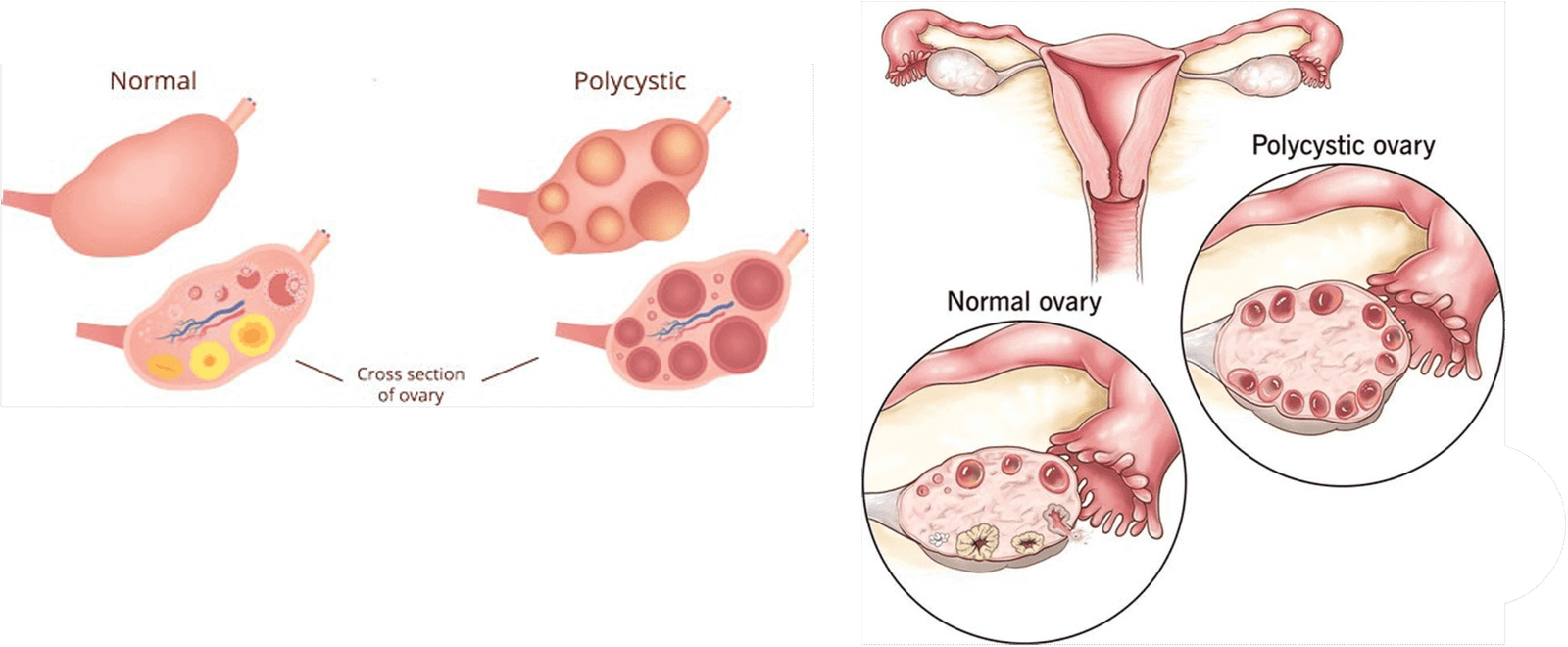
للحصول على فكرة أفضل عن كيف يكمن الرحم في الحوض ، فكر في رحمك مثل الرسالة U.افتتاح U هو عنق الرحم (فتح الرحم من المهبل).إذا تم إعادة الرحم الخاص بك ، فإن عنق الرحم الخاص بك يهدف إلى بطنك.من المعتاد أن تتم توجيه الجزء المنحني من U إلى بطنك وبين عنق الرحم إلى المستقيم الخاص بك (ويسمى هذا الرحم المريح).
يسمى الرحم المعاد أيضًا رحمًا مميلًا أو رحمًا مائلًا.يمكنك أن تولد مع رحم ريحال أو يمكن أن يتطور في وقت لاحق من الحياة.بعض الناس لا يعرفون أبدًا أن لديهم رحمًا عاديًا لأنهم ليس لديهم أعراض.في بعض الحالات ، سيكون لديك أعراض قد تتطلب العلاج من قبل مقدم الرعاية الصحية الخاص بك.نادراً ما يسبب هذا الشرط مضاعفات صحية وليس سببًا للقلق.
A retroverted uterus is fairly common. Approximately 25% of people have a uterus that tilts backward at their cervix. An anteverted uterus means your uterus tilts forward at your cervix and points toward your abdomen. This is the more common position of the uterus. In this position, your uterus is on top of your bladder. In a retroverted uterus, your uterus is usually pressing against your rectum.
أعراض
بعض الناس لا يعانون من أي أعراض للرحم المعاد.بالنسبة لأولئك الذين لديهم أعراض ، فإن الأكثر شيوعًا هم:
الألم أثناء الحيض.
الألم أثناء الجماع ، وخاصة في بعض المواقف.
· مشكلة في استخدام السداداتين أثناء الحيض.
· مشاكل البول مثل التهابات المسالك البولية (UTIS) أو سلس البول.
أسباب
يولد بعض الناس برحم رحل – إنه موجود عند الولادة ولا يسببه أي حالات صحية.في بعض الحالات ، يحدث ذلك لاحقًا في الحياة.
بعض الأسباب التي يمكنك من خلالها تطوير رحم مائل هي:
· الندوب أو الالتصاقات: يمكن أن تسبب الأنسجة الشبيهة بالندبة من العمليات الجراحية السابقة للحوض (بما في ذلك عمليات التسليم القيصرية) ، أو مرض التهاب الحوض (PID) أو غيرها من العدوى أن الأنسجة في الرحم للالتزام بأعضاء أخرى.هذا يمكن أن يسحب الرحم للخلف.
· الأورام الليفية: الأورام الليفية الرحمية أو النمو الأخرى على الرحم يمكن أن تغير شكلها وموقفها.
· بطانة الرحم: مع هذا الشرط ، فإن الأنسجة مثل شكل بطانة الرحم خارج الرحم.يمكن أن تعلق هذه الخلايا على الأعضاء الأخرى في الحوض وتتسبب في إعادة الرحم.
· انقطاع الطمث: سيضعف الأشخاص في انقطاع الطمث عضلات الحوض بسبب انخفاض في هرمون الاستروجين.لا تستطيع الأربطة التي تحمل الرحم دعمها وتتسبب في تربيتها للخلف.
· الولادة: بمجرد الولادة ، يتم تمديد عضلات الحوض والأربطة الخاصة بك وتضعفها ، مما قد يتسبب في إمالة الرحم للخلف.

تشخبص
يمكن للطبيب معرفة ما إذا كان لديك رحم رجعية عن طريق إجراء فحص الحوض.خلال هذا الاختبار ، يمكن للطبيب أن يشعر بموقع عنق الرحم والرحم لتحديد الطريقة التي يميل بها.في بعض الأحيان ، يتم استخدام الموجات فوق الصوتية لتأكيد الرحم المعدل واستبعاد أسباب أكثر خطورة مثل الأورام الليفية الرحمية أو التهاب بطانة الرحم.
علاج
· علاج الحالة الأساسية: إذا كان لديك سبب أساسي من الرحم المعاد ، فإن علاج هذه الحالة يمكن أن يساعد في تحسين الأعراض.
· تمارين: يتمتع بعض مقدمي الرعاية الصحية بخبرة في تحويل الرحم يدويًا إلى وضع أمامي.إذا حدث هذا ، فإن أداء التمارين لتعزيز عضلات الحوض الخاصة بك يمكن أن يساعد في الحفاظ على الرحم في هذا الموقف.اسأل مقدم الرعاية الصحية إذا كان بإمكان تمارين أداء مثل Kegels مساعدتك في تحسين حالتك.للقيام بتمارين Kegel ، شد عضلات الحوض كما لو كنت تحاول كبح البول.امسك العضلات ضيقة لبضع ثوان ثم إطلاقها.لن تساعد التمارين إذا كان الرحم الذي تم إعادة الرحم ناتجًا عن الندبات وقد يعود إلى وضعه الذي تم إعادة تشغيله.
· Pessary: Pessary هو جهاز صغير على شكل دونات بلاستيكية يتم إدخاله في المهبل.إنه بمثابة هيكل دعم ، مما يساعد على الاحتفاظ بالأشياء في مهبلك.يمكن أن تساعد في دعم الرحم حتى وضعه غير مهذب.هناك بعض المخاطر على البهجة ، مثل العدوى والالتهابات ، لذلك قد يوصي مقدمو الرعاية الصحية كحل قصير الأجل.
· الجراحة: يمكن لمزود الرعاية الصحية الخاص بك إعادة وضع الرحم جراحياً إلى وضع مواجه للأمام.وتسمى هذه الجراحة تعليق الرحم أو إعادة وضع الرحم.هذا يمكن أن يصلح بشكل دائم رحم مائل ويوفر تخفيف الآلام.في الحالات الشديدة ، يمكن النظر في استئصال الرحم (إزالة الرحم بالكامل).
